Все органы человека заселены тысячами бактерий и грибов, выполняющих жизненно важные функции в нашем организме, до конца еще не изученные. Мы постоянно взаимодействуем с окружающей средой, а значит с вирусами, бактериями, грибами, и даже не замечаем этого. Но порой взаимодействие развивается по негативному сценарию, и тогда развиваются заболевания, которые принято называть ОРВИ – острые респираторно-вирусные инфекции.
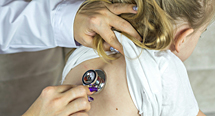
О заболеваниях дыхательных путей у детей и особенностях их течения у недоношенных рассказывает Галина Анатольевна Асмолова – к.м.н., врач неонатолог, педиатр, доцент кафедры неонатологии факультета дополнительного постдипломного образования Российского национального исследовательского медицинского университета имени Н.И. Пирогова, врач-педиатр высшей категории кабинета катамнестического наблюдения с центром восстановительного лечения для детей от 0 до 3 лет ДГКБ им Н.Ф.Филатова.
Человек не может не болеть ОРВИ. Чаще других болеют дети, особенно раннего возраста, до 3 лет. Заболеваемость ОРВИ у детей в 4-5 раз выше, чем среди взрослых, и составляют более 90% всех регистрируемых в России инфекционных и паразитарных заболеваний. Это связано с анатомо-физиологическими особенностями детского организма, несовершенством их собственной иммунной системы, адаптацией к новым условиям. Особо уязвимую группу составляют недоношенные дети, родившиеся ранее 37 полных недель беременности.
ОРВИ – обширная группа заболеваний, причиной которых являются более 250 различных возбудителей. Более 90% из них – это различные вирусы. Каждый вирус имеет множество разновидностей, в виде разных типов и серотипов, генотипов, в связи с чем, мы можем болеть многократно. Может казаться, что мы болеем одним и тем же вирусом, но на самом деле, с точки зрения нашего организма и иммунного ответа, это не совсем идентичные возбудители.
Наиболее частыми возбудителями ОРВИ являются рино-, адено-, коронавирусы, респираторно-синцитиальный вирус, вирусы гриппа и парагриппа.
Патогенетической основой всех ОРВИ является снижение иммунной реактивности организма. Дети часто попадают в ситуации, способствующие снижению иммунитета, провоцирующие активизацию вируса и начало болезни. Что чаще всего служит пусковым механизмом ОРВИ? Переохладился, вспотел, промочил ноги, перенес стресс, сходил на праздник… Поэтому нет такого диагноза – «простуда», это все по сути ОРВИ, причиной которых являются вирусы или бактерии, а возникают они под воздействием тех или иных провоцирующих факторов.
Заболевания дыхательных путей
Вирусы, вызывающие инфекции дыхательных путей, повреждают их эпителий и вызывают воспаление слизистой оболочки с повышением продукции вязкой слизи, что сопровождается клинически насморком и/или кашлем. В зависимости от уровня поражения, инфекции дыхательных путей делят на инфекции верхних дыхательных путей и нижних дыхательных путей.
Заболевания органов дыхания носят различные названия в зависимости от того, где именно локализуется очаг воспаления.
Инфекции верхних дыхательных путей
- Ринит – воспаление слизистой оболочки носа
- Фарингит – воспаление слизистой оболочки глотки и миндалин
- Ларингит – воспалительное заболевание, при котором поражается слизистая оболочка гортани
- Трахеит – заболевание, вызванное воспалением слизистой оболочки трахеи
Инфекции нижних дыхательных путей
- Бронхит – воспалительное заболевание дыхательной системы, при котором преимущественно поражены бронхи
- Бронхиолит – это воспаление самых маленьких воздухоносных путей (они называются бронхиолами)
- Пневмония – воспаление легких – являются наибольшей проблемой. Это острое воспалительное заболевание легких, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких и наличием альвеолярной экссудации.
Врачи различают внебольничную пневмонию – развившуюся дома, вне стационара или диагносцированную в течение первых 48 часов с момента госпитализации, и нозокомиальную (внутрибольничную) пневмонию, которая развивается у пациента после нахождения в стационаре свыше 48 часов, на фоне основного заболевания. Нозокомиальные пневмонии вызываются внутрибольничными микроорганизмами и с ними тяжелее бороться, т.к. они часто бывают антибиотикорезистентны.
Пути заражения
Независимо от этиологии ОРВИ, основной механизм передачи вирусов – воздушно-капельный, при котором человек вдыхает частички аэрозоля, содержащего вирус. Но возможен и контактно-бытовой путь передачи вируса – через поцелуи, рукопожатия, бытовые предметы, общую посуду, поверхности и т.д.
Для детей первого года жизни особую опасность представляют старшие братья и сестры, посещающие детские сады и школы – они часто болеют ОРВИ в легких формах. Среди взрослых членов семьи могут оказаться и бессимптомные носители вируса. Такой человек сам не болеет, т.к. его иммунитет справляется, но для младенца этот вирус может оказаться опасным и вызвать ОРВИ различной степени тяжести.
Сезонность
Заболеваемость ОРВИ не равномерна на протяжении календарного года. Чаще всего дети болеют в холодный период. Вирус гриппа максимально активен в зимне-весенние месяцы. Респираторно-синцитиальный вирус (РСВ) чаще вызывает заболеваемость в осенне-зимний и даже ранний весенний период. Относительно спокойное время – это летние месяцы и начало осени, но и летом можно заболеть ротавирусом или энтеровирусом.
Клинические проявления ОРВИ
Независимо от возбудителя, ОРВИ проявляются, как правило, триадой симптомов:
- лихорадкой (повышением температуры),
- наличием признаков интоксикации,
- поражением самих дыхательных путей, что клинически проявляется насморком, кашлем, болью в горле.
При любом ОРВИ имеют место симптомы интоксикации разной степени выраженности. У взрослых это проявляется ознобом, слабостью, ломотой в теле, головной болью. У детей эти признаки тоже есть, но малыши в силу своего возраста не могут пожаловаться или объяснить, но это косвенно будет проявляться снижением общей активности, вялостью, большей капризностью, повышенной сонливостью, потерей аппетита. Степень выраженности этих симптомов может быть различной в зависимости от тяжести заболевания. Особенно сложно родителям оценить тяжесть состояния у самых маленьких – детей до 1 года.
Симптоматика поражения дыхательных путей у детей может быть не всегда ярко выраженной. Клиническая картина состоит из микросимптомов и их сочетания. Без тщательного осмотра ребенка, сбора анамнеза и анализа данных поставить правильный диагноз и назначить адекватное лечение невозможно!
Позднее обращение к врачу и самолечение приводит к утяжелению течения болезни, с возможным развитием осложнений, отсрочке постановки правильного диагноза и риску неблагоприятного исхода.
Особенности вирусных инфекций у недоношенных детей
Недоношенные новорожденные, родившиеся до 37 полных недель гестации, составляют особо уязвимую группу по заболеваемости и тяжелому течению инфекционных заболеваний дыхательных путей. Чаще других причиной ОРЗ становятся вирусы, причем до 20 % они носят смешанный характер (заражение не одним, а двумя или несколькими вирусами сразу).
Какие вирусы являются наиболее значимыми в структуре заболеваемости ОРВИ детей раннего возраста?
Ведущей причиной заболеваемости ОРВИ как среди всех заболевших (31%), так и потребовавших госпитализации по поводу инфекции нижних дыхательных путей (38%) среди детей раннего возраста, является рино-синцитиальный вирус (РС-вирус).
Чем он так знаменит или опасен? Какие особенности позволяют ему удерживать эту пальму первенства среди вирусов, даже превосходя вирус гриппа?
Возбудитель РС-инфекции имеет выраженную тропность или сродство к поверхностному эпителию слизистой нижних дыхательных путей — бронхов и бронхиол. Он разрушает клетки реснитчатого эпителия, выстилающего дыхательные пути, вызывает отек, гиперпродукцию слизи, закупорку дыхательных путей, что затрудняет прохождение воздуха в мелкие дыхательные пути и может привести к развитию дыхательной недостаточности.
РС вирус опасен тем, что он имеет высокую распространенность среди детского населения. До 60 % всех детей оказываются инфицированными в возрасте до года, почти 100% - в возрасте до 2 лет, а многие успевают перенести его дважды, так как надежный иммунный ответ в ответ на эту инфекцию не формируется.
РС вирус способен вызывать как спорадические случаи заболеваний, так и локальные вспышки, наиболее частые в группах риска.
У большинства детей более старшего возраста и взрослых РС-вирусная инфекция протекает обычно в легкой форме, в виде ринита, фарингита, а вот у малышей на 1-ом году жизни, он, как правило, поражает нижние дыхательные пути, с развитием бронхита, тяжелого бронхиолита, интерстициальной пневмонии, что часто сопровождается дыхательной недостаточностью. Таким образом, чем младше ребенок, тем более он угрожаем по тяжелому течению РС-вирусной инфекции. Пик госпитализаций приходится именно на возраст 2-5 месяцев после рождения.
Бронхиолиты, вызванные РС-вирусом, характеризуются значительно более тяжелым течением, чем бронхиолиты любой другой этиологии.
Что еще более не приятно – это отдаленные последствия после перенесенной тяжелой РСВ инфекции. У детей раннего и более старшего возраста возможно в дальнейшем развитие симптомов рецидивирующего свистящего дыхания, бронхиальной обструкции и астмы.
Есть ли какие-то группы детей, у которых чаще, чем у других, возможно развитие тяжелой РС инфекции, протекающей с осложнениями и госпитализацией?
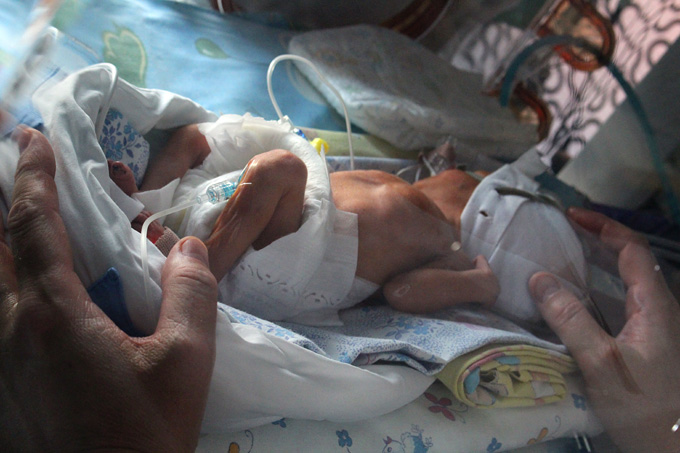 Недоношенный ребенок
Недоношенный ребенок
Особую группу риска по тяжелому течению РС- вирусной инфекции составляют, прежде всего, недоношенные дети, родившиеся до 35 недели гестации, младенцы с тяжелыми или гемодинамически значимыми пороками сердца и бронхо-легочной дисплазией. У таких детей еще не до конца сформирована легочная ткань, или она имеет тяжелые повреждения, вследствие перенесенной пневмонии и длительной искусственной вентиляции легких. Для них может потребоваться госпитализация, дополнительная кислородотерапия и даже повторная искусственная вентиляция легких.
Важнейшие факторы профилактики
Можно ли защитить новорожденного, а особенно, недоношенного ребенка из группы риска от тяжелого течения инфекций нижних дыхательных путей? Следует обратить внимание на следующие факторы:
- Грудное вскармливание минимум до 6 месяцев. Несмотря на значительный прогресс в производстве искусственных смесей, мы никогда не сможем повторить тот уникальный состав, который несет в себе материнское молоко.
- Курение – один из самых негативных факторов, влияющий на состояние дыхательной системы. Необходимо исключить как курение беременной женщины, так и пассивное курение кормящей женщины и членов семьи.
- Адекватное питание в целом в соответствии с потребностями ребенка и адекватная витаминизация, прежде всего профилактика и устранение дефицита витамина Д.
- Здоровый кишечник. Кишечник является самым большым иммунным органом в организме человека. Микробиом кишечника опосредованно влияет на все органы и системы, и в том числе частоту заболеваний ОРВИ.
- При заболевании кого-то из членов семьи необходимо разобщение ребенка с больным (особенно в острый период, самое активное распространение вируса – первые 3-4 дня). Соблюдение дома всех санитарно-гигиенических мер.
- Система закаливания, состояние общего иммунитета. На это влияют не только специальные закаливающие процедуры, но и разумная одежда (в которой не жарко и не холодно), регулярное проветривание помещений, по возможности, длительные выезды (от 3 недель) за город, на дачу, на море.
Вакцинация и иммунизация
Возможна ли специфическая профилактика от такого коварного вируса?
Вакцины для профилактики РС вирусной инфекции не существует на сегодняшний день, хотя такие исследования активно ведутся.
Но по назначению врача возможна пассивная иммунизация во время сезонного подъема РС-вирусной инфекции детям из групп высокого риска по тяжелому течению данной инфекции. Такую профилактику проводят после выписки из стационара раз в месяц (всего от 3 до 5 раз).
Еще одним крайне важным фактором защиты для недоношенного ребенка, является активная профилактика инфекций или вакцинация. Существует заблуждение, что недоношенность является противопоказанием к вакцинации. На самом деле все наоборот – недоношенным детям крайне важно проводить все плановые прививки согласно Национальному календарю, принятому в РФ. Именно недоношенных детей, детей со сниженным иммунитетом, необходимо защитить прививками в первую очередь, потому что пневмоккок, гемофильная палочка, коклюш, дифтерия, столбняк, полиомиелит, корь, туберкулез, являются крайне опасными, и могут стоить жизни этим, с таким трудом выхоженным малышам. Но, безусловно, вакцинация должна проходить по индивидуальному графику, по согласованию с врачами, которые наблюдают этого ребенка (педиатр, невролог, окулист и др.).
Сроки проведения вакцинации недоношенного ребенка определяются стабилизацией состояний, связанных с преждевременным рождением, как соматического, так и неврологического. Вакцинация комплексной вакциной против дифтерии, коклюша, столбняка, полиомиелита и гемофильной палочки, предпочтительнее с использованием ацеллюлярной (бесклеточной) вакцины.
Как помочь ребенку, которому внезапно стало трудно дышать?
Это, безусловно, очень непростой вопрос, и ответ на него зависит, от тех условий, когда и где происходи эта ситуация, какой возраст ребенка, и что этому предшествовало. Я расскажу про наиболее часто встречающееся в практике состояние, связанное с вирусом, раз уж мы сегодня говорим про вирусные инфекции.
Острый обструктивный ларингит или, как часто его называют, круп – воспаление гортани и тканей подскладочного пространства с сужением просвета гортани. Ранее также использовался термин «стенозирующий ларинготрахеит». Причинно значимыми возбудителями острого обструктивного ларингита являются респираторные вирусы, причем до 80% случаев крупа обусловлено вирусом парагриппа. В числе прочих возбудителей болезни: вирусы гриппа А и В, аденовирусы, знакомый нам уже респираторно-синцитиальный вирус, риновирусы, энтеровирусы, бокавирус, коронавирус, метапневмовирус
Обычно все начинается с неспецифических симптомов острой респираторной вирусной инфекции: появляется насморк, першение в горле, кашель. Симптомы обструктивного ларингита развиваются в начале ОРВИ и обычно развиваются остро, вечером, ночью, нередко в предутренние часы (3-4 часа ночи). Ребенок внезапно просыпается, появляется осиплость голоса и/или сухой грубый кашель, очень быстро кашель приобретает лающий грубый характер, появляется шумное дыхание или шумный вдох, нарастает беспокойство ребенка. Может быть видно слабовыраженное втяжение надключичных ямок и межреберных промежутков при дыхании.
Что делать в такой ситуации?
- Если вашему ребенку менее 1 года, вы впервые сталкиваетесь с такой ситуацией, необходимо срочно вызвать «Скорую помощь».
- Эмоциональный покой! Комфортное положение ребенка. Обеспечить свободный доступ воздуха.
- Ребенку дают теплое щелочное питье (например, «Боржоми», «Нарзан»).
- С целью уменьшения отечного компонента стеноза и поддержания свободной проходимости дыхательных путей, обязательным условием для лечения ребенка с крупом является увлажнение воздуха. Как этого можно достичь?
Идеальный способ – использование компрессорного небулайзера, с применением хотя бы физраствора (0,9% NaCl), при неэффективности – проводят ингаляцию суспензии будесонида из расчета 0,5 мг на 2 мл физраствора через компрессорный небулайзер.
- Если небулайзера дома нет. Несмотря на то, что согласно последним рекомендациям, применявшиеся ранее паровые ингаляции не рекомендуются к использованию, т.к. в контролируемых исследованиях они показали невысокую эффективность, все же помощь до приезда «Скорой» необходима. В ванной можно быстро создать увлажненную паровую среду, открыв горячую воду и закрыв дверь, и просто зайти с малышом подышать теплым увлажненным воздухом.
- Ожидать прибытия «Скорой помощи»!
Поэтому после рождения ребенка одним из необходимых приобретений является ингалятор (компрессорный небулайзер).
Другая ситуация, которая касается в первую очередь недоношенных детей в первые месяцы жизни, это апноэ. Ребенок замирает на некоторое время, как будто бы забывая вдохнуть. Ребенок при этом, как правило, здоров.
Что это такое?
Апноэ - это временная задержка дыхания, длящаяся 10 секунд и более, которая может сопровождаться изменением сердечного ритма и возникает у недоношенных новорожденных, в связи с незрелостью дыхательного центра. При этом отсутствуют движения грудной клетки. Цвет кожных покровов приобретает синюшный оттенок. Пульс становится редким.
При обнаружении ребенка в таком состоянии необходимо зафиксировать время и незамедлительно вызвать «Скорую помощь»!
Первая помощь при апноэ:
- Выложите ребенка на твердую ровную поверхность.
- Убедитесь, что в ротовой полости отсутствует инородное тело, исключите вероятность аспирации слизью, желудочным содержимым.
- Проводите тактильную активную стимуляцию: ушные раковины, ладони, стопы. Пальцевые нажатия должны быть ощутимыми!
- Поверните ребенка лицом вниз, чтобы кровь прилила к голове. Проведите несколько раз пальцами вдоль позвоночника снизу вверх по околопозвоночным валикам с нажатием.
При неглубоком апноэ этих действий будет достаточно для того, чтобы самостоятельное дыхание ребенка восстановилось. При этом ребенок может резко вскрикнуть или «всхлипнуть».
Если положительного эффекта от проведенных мероприятий не наблюдается, а «Скорая помощь» еще не приехала – следует начать проведение искусственного дыхания:
- уложите ребенка в положении на спине на твердую ровную поверхность;
- придайте ребенку позу «принюхивания»: запрокиньте голову назад, отведите вниз нижнюю челюсть);
- обхватите губами рот и нос, сделайте неглубокий вдох, плотно прижав губы к лицу ребенка.
Будьте осторожны! Слишком глубокий вдох может травмировать легкие малыша. Эффективность вдоха можно оценить по появившимся движениям грудной клетки непосредственно во время проведения искусственного дыхания.
И в заключение: даже если ваш малыш заболел, не паникуйте, обратитесь к врачу, следуйте рекомендациям, и он обязательно поправится!
«Не надо огорчаться, что ребенок заболевает ОРВИ, надо радоваться, что он выздоравливает!» - В.К.Таточенко, доктор медицинских наук, профессор, главный научный сотрудник НЦЗД РАМН



 Форум
Форум Куда пойти
Куда пойти Блоги
Блоги